Трансплантация передней брюшной стенки. Обзорная статья.
В статье описано текущее состояние развития такого направления в трансплантологии, как трансплантация передней брюшной стенки. Описаны методики трансплантации передней брюшной стенки, хирургическая техника, особенности ведения пациентов после трансплантации передней брюшной стенки и результаты такого вида оперативного лечения.
Введение.
Содержание статьи:
Трансплантация передней брюшной стенки (ПБС) используется практически исключительно в случаях необходимости закрытия брюшной полости при трансплантации кишечника совместно или раздельно с трансплантацией печени.
Проблема закрытия передней брюшной полости является одной из основных и важных проблем при трансплантации кишечника. Это связано с множеством факторов: потеря брюшной стенки из-за сепсиса/гнойных осложнений, при нескольких последующих операциях; несоответствия размера донор-реципиент; реперфузионный отек кишечника, обширное рубцевание кожи в результате нескольких операций или кишечных свищей. Из-за этого 20-40% пациентам после трансплантации кишечника требуется более сложное технически закрытие брюшной полости, нежели чем просто ушивание.
Очень важным аспектом является закрытие брюшной полости без натяжения, чтобы избежать послеоперационного компартмент синдрома. Различные клинические центры по всему миру разрабатывают различные варианты решения этой проблемы. Ранее, при трансплантации органов, старались выбрать донорские органы малого размера, дабы избежать данную проблему, однако, учитывая нехватку донорских органов, критерии отбора постоянно расширяются, поэтому трансплантологи вынуждены пересаживать органы большего размера. С точки зрения реконструкции брюшной стенки, большинство реципиентов кишечника являются плохими кандидатами для традиционных реконструктивных методов. Поэтому, обычно используются альтернативные методы, такие как рассасывающиеся и невсасывающихся сетки, биоинженерные эквиваленты кожи, ацеллюлярный дермальный матрикс, фасция, и т.д.
Данная статья показывает роль использования трансплантации передней брюшной стенки в закрытии передней брюшной стенки после трансплантации кишечника.
Преимуществами данного метода по мнению авторов являются: несложная сосудистая реконструкция, хорошая васкуляризация, анатомически соответствующие ткани, отсутствие инфекционных осложнений и осложнений и грыжевых осложнений, закрытие послеоперационной раны без натяжения.
Техники трансплантации передней брюшной стенки.
Нет никаких дополнительных требований предоперационной подготовке и обследованию пациентов. Обычная КТ-ангиографии используется для оценки внутрибрюшного сосудистого русла.
Донором брюшной стенки, как правило, является тот же донор, что и донор кишки/печени, хотя сообщается о донорстве передней брюшной стенки от других доноров. Как правило, используются одногруппные доноры. Бывают пересадки частичные (часть ПБС), либо полная трансплантация ПБС.
1. Частичная трансплантация ПБС.
Частичная трансплантация передней брюшной стенки включает в себя трансплантацию донорской фасции прямой мышцы живота только, как неваскуляризированную, так и васкуляризированную. Фасция извлекается у донора, предварительно отделив от неё кожу и подкожную клетчатку. Такой трансплантат может быть использован в качестве замены дорогой биологической сетки у пациентов с недостаточной по размеру фасцией, но с достаточным кожным лоскутом.
Не васкуляризированная фасция.
Об этой методике трансплантации сообщили Gondolesi и авторы, выполнив трансплантацию передней брюшной стегнки у 16 пациентов. Неваскуляризированная фасция интегрируется в рубцовую ткань, таким образом, достигается адекватное закрытие брюшной полости у большинства пациентов. Раневые инфекции были зарегистрированы у 6 из 16 пациентов, и такой трансплантат был удален полностью или частично у 2 пациентов. Послеоперационная смертность у наблюдавшихся не была связана с траснплантацией передней брюшной стенки. Длительное наблюдение показало полное заживление раны и только один случай послеоперационной вентральной грыжи.
Васкуляризованная фасция.
Васкуляризированная фасция прямой мышцы живота забиралась в едином блоке с серповидной связкой трансплантата печени а затем имплантировалась реципиенту . Ли и соавторы сообщили о пяти таких трансплантациях у четырех пациентов. Кровоснабжение достигалось через печеночную артерию в рамках стандартной трансплантации печени. Эти трансплантации были выполнены только потому, что у реципиентов заранее предполагалось плохое/неполной закрытие передней брюшной стенки. Адекватное закрытие было достигнуто, и никаких серьезных осложнений не описывалось.
2. Полная трансплантация передней брюшной стенки.
Это трансплантация комплекса, включающего брюшину, прямую мышцу живота, косые, поперечные мышцы, фасции, подкожную жировой клетчатку и кожу. Сосудистые анастомозы могут быть выполнены с помощью донорских нижних эпигастральных сосудов, либо с бедренными или подвздошными сосудами, или с помощью микрохирургической сосудистой техники.
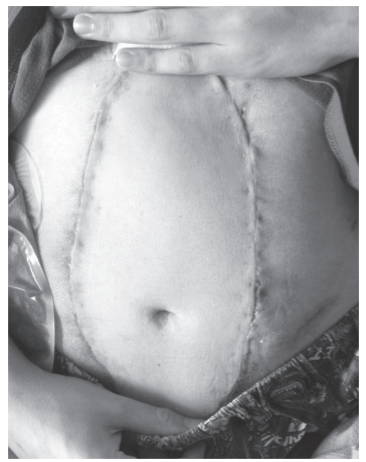
Результат трансплантации передней брюшной стенки. Полная трансплантация передней брюшной стенки.
Эксплантация передней брюшной стенки у доноров.
Группа Майами, в которой впервые провели эксплантацию ПБС использовали разрез перевернутая U. Это обеспечило хороший размер трансплантата, однако такой разрез подразумевает сложное закрытие ( в некоторых случаях — невозможное) раны (важный эстетический фактор). Во многих странах это будет приводить к негативной реакции со стороны родственников донора.
Оксфордская группа использовала продольный эллиптический разрез, такой как выполняют при иссечении кожи над прямой мышцы живота. Это позволяет сформировать трансплантат на длинной сосудистой ножке, которая будет проходить вглубь трансплантата. Сосуды рассекаются, трансплантат погружается в консервирующий раствор и в стерильных мешках помещается в холодильные камеры.
Сосуды разделены с минимальным рассечение на их происхождение от внешних подвздошные с или без манжеты из подвздошных. Стенку брюшной полости промывают раствором UW и упаковано в растворе UW в стерильных мешках и помещают в морозильную камеру со льдом.
Техника трансплантации.
Группа Майами использовала подвздошные сосуды в комплексе с нижними эпигастральными сосудами и поэтому предпринимали анастомоз крупных сосудов. Однако эта техника не представляется возможным у многих доноров, так как подвздошные сосуды часто требуются при трансплантациях печени (в том числе сплит трансплантациях) и трансплантациях поджелудочной железы. Поэтому были разработаны и использованы капиллярные методы анастомозов нижних эпигастральных сосудов.
Имплантация трансплантата ПБС происходит после трансплантации кишечника. Ограниченность операционного поля подразумевает то, что необходимо очистить сосуды от окружающего жира. У реципиента билатерально иссекаются нижние эпигастральные сосуды на уровне нижней поверхности прямой мышцы живота в рамках подготовки анастомоза. Затем происходит “примерка” донорского участка. Затем выполняются сосудистые анастомозы конец-в-конец, нейлоном 10/0. Реперфузию брюшной стенки начинают сразу, как только одна из сторон сформирована и анастомозирована. Перфузии всей брюшной стенки трансплантата одной нижней эпигастральной артерии и вены, достаточно, чтобы поддерживать весь трансплантат.
Однако двусторонние артериальные и венозные анастомозы выполняются всякий раз, когда это возможно.
В случаях долгой холодовой ишемии (более 5 часов), проводилась временная реперфузия трансплантата ПБС от артерии и вены предплечья сразу же в операционной после доставки трансплантата в операционный зал. После окончания органной трансплантации, временные анастомозы снимались, и трансплантация ПБС происходила так же, как описано выше. Если пациент нестабилен ввиду длительной трансплантации кишечника и есть высокий риск ишемии трансплантата, с целью дополнительной перфузии сосудистые анастомозы на предплечье сохраняются, предплечье пришивается к ПБС, трансплантат ПБС помещается в брюшную полость. Эти анастомозы могут быть редуцированы после стабилизации пациента и затем можно сделать трансплантацию как полагается.
Ведение пациентов после трансплантации передней брюшной стенки.
В послеоперационном периоде качество трансплантата ПБС оценивается по цвету, температуре и капиллярной перфузии. Скорость заживления, как правило, не отличается от скорости заживления обычных П/О ран.
Иммуносупрессия.
Применяют “Алемтузумаб” через 6 часов после реперфузии и через 24 часа после реперфузии. В дальнейшем используют Такролимус с целевой концентрацией 8-12 нг/мл.
Иммунология и мысли авторов. Выводы.
Трансплантат передней брюшной стенки может быть использован как маркёр отторжения трансплантатов висцеральных органов (авторы ведут работу над этим вопросом).
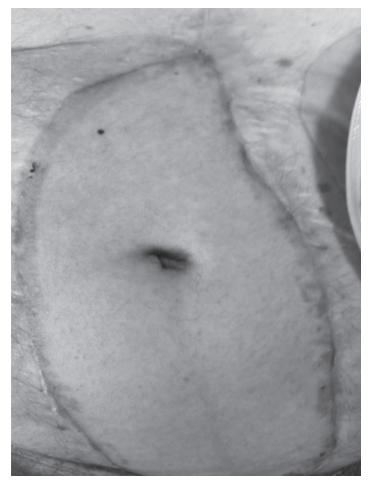
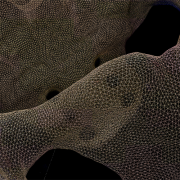
Отторжение трансплантата передней брюшной стенки (папуллёзная сыпь). Параллельно последовало отторжение трансплантированной кишки.
Несколько клинических центров уже доказали техническую и иммунологическую возможность трансплантации ПБС как частично, так и полностью. Это эффективный способ достигнуть первичного закрытия брюшной стенки после трансплантации кишечника или печени. Также трансплантат ПБС потенциально может быть использован для контроля отторжения в висцеральных органах.
Авторский коллектив: Henk Giele , Anil Vaidya, Srikanth Reddy, Giorgios Vrakas and Peter Friend.
Оригинальная статья была опубликована в журнале «Current Opinion in Organ Transplantation» и доступна по ссылке: http://journals.lww.com/co-transplantation/pages/articleviewer.aspx?year=2016&issue=04000&article=00014&type=abstract
Перевод: Сёмаш Константин Олесьевич.




Ответить
Хотите присоединиться к обсуждению?Не стесняйтесь вносить свой вклад!