Непроходимость петли РУ после трансплантации печени у ребёнка.
Непроходимость кишечных анастомозов в результате трансплантации печени у детей случается в результате кишечных спаек, грыж, либо
лимфопролиферативных заболеваний. В данном клиническом наблюдении представлен клинический случай: инвагинация ру-петли у 8-летней пациентки спустя 7 лет после трансплантации печени. Хотя такой вариант непроходимости является редким, он всё-таки должен учитываться в клинической практике, потому что является специфическим, и, в некоторых случаях, может приводить к механической желтухе.
Введение.
Множество факторов увеличивают риск кишечной непроходимости у детей после трансплантации печени. Известные этиологические причины такой непроходимости — это спаечный процесс, PTLD, а также повышенный риск развития грыж и заворотов кишок. В общей популяции у детей в большинстве случаев кишечная непроходимость является следствием обструкции. 90% наблюдений классифицируются как идиопатическая обструкция и относятся к лимфоидной гиперплазии. Также к причинам непроходимости относят дивертикул Меккеля, лимфомы, полипы, сосудистые мальформации, однако они, как причина непроходимости, встречаются гораздо реже. Непроходимость РУ петли встречается у взрослых пациентов как после резекции желудка, так и после трансплантации печени. Однако не описан ни один такой случай у детей.
Материалы и методы.
Пациентка восьми лет. В анамнезе — билиарная атрезия, выполнена операция Касаи, а впоследствии в 11-месячном возрасте выполнена ортотопическая трансплантация печени. У пациентки была существующая Ру-петля после операции Касаи. Длительное время (годы) после операции пациентка отмечала боли в области послеоперационного рубца. Пациентка принимала иммуносупрессивную монотерапию (такролимус).Через 7 лет после трансплантации пациентка отметила снижение аппетита, сильные боли в животе, повышение температуры тела до 38,3 градусов Цельсия. По результатам осмотра помимо болей в околопупочной области ничего выявлено не было. Гемодинамические показатели в пределах нормы. Лабораторные показатели были в пределах нормы: WBC 6.8 HB 13.1, PLT 252, AST 53, ALT 35, О. Бил. 1.0, пр. бил. 0.4, GGT 42.По результатам УЗИ патологии выявлено не было, и пациентка была отпущена домой с диагнозом “Гастрит”, был назначен “Омепразол”.Два дня спустя пациентка поступает вновь с лихорадкой, острой болью в животе и c эпизодами рвоты. Гемодинамические показатели: пульс 120 уд/мин, АД 108/73 мм рт ст. Во время осмотра выявлена дегидратация, иктеричные склеры и и слизистые оболочки. При пальпации живота — живот мягкий, не вздут, умеренно болезненный. Лабораторно: WBC 16.2, Гемогл 11.3, Тромбоциты 203, AST 442 U/L, ALT 265 U/L, О БИЛ 11.2 mg/dL, ПР БИЛ 8.0 mg/dL, GGT 171 U/L. Предполагались холангит или билиарная обструкция, поэтому выполнили УЗИ обнаружили инвагинацию в правом нижнем квадранте. Сделали воздушную клизму ( чтобы разрешить непроходимость ), однако безуспешно, поэтому решили продолжить обследование.По результатам КТ — обструкция РУ петли, инвагинация с выраженной дилатацией желчевыводящих протоков. Также было обнаружено смещение билиарного стента (видимо, ей ставили дополнительно стент в билиарный проток во время трансплантации) в зону еюно-еюнального анастомоза (рис. 1).
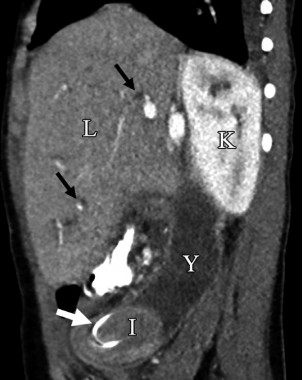
Рисунок 1. На МСКТ изображении показана инвагинация (I), стент (толстая белая стрелка), непроходимость петли Roux и внутрипеченочная дилатация желчных протоков (тонкие черные стрелки). K — почка. L — трансплантат печени.
Пациентку взяли на в операционную на диагностическую лапаротомию. Инвагинация не была обнаружена, и поэтому было решено, что она разрешилась спонтанно во время энтеролиза, несмотря на тщательную пальпацию поиски оказались неуспешными. Также хирурги не смогли найти билиарный стент. Ру-петля была весьма отечной и тёмного цвета, принято решение ушиваться и выполнять повторную операцию через 48 часов для оценки жизнеспособности кишки.
К возвращению в операционную был получен результат посева крови (Клебсиелла, чувствительная к меропенему).
На повторной операции: кишка розовая, жизнеспособная, ревизия ру-петли была прекращена.
В послеоперационном периоде пациентку помимо боли в области п/о раны ничего не беспокоило. Лабораторно — улучшение анализов Б/Х (печеночные ферменты).
На 4-й день после операции у пациента вновь появились выраженные боли в животе и перитонеальные симптомы, повышение билирубина и печеночных ферментов. По результатам КТ — рецидив непроходимости, билиарный стент обнаружен в зоне инвагинации. Пациентка была взята в операционную для разрешения непроходимости и окончательной ревизии РУ петли. Интраоперационно начали обширный поиск билиарного стента. Ру петля была разделена, и пальпаторно был определен конкремент в зоне билиарного анастомоза, который был удалён и восстановлен желчеотток. Два лимфоузла были удалены и отправлены на гистологическое исследование. Ни один узел не показал наличие PTLD, ПЦР на вирус Эпштейн Бара — отрицательно. Выполнили резекцию РУ-петли без повреждения билиарного анастомоза, и сшили концы кишки конец-в-конец. Пациентка выписана на 5-е сутки. Повторный снимок выявил миграцию билиарного стента в влево.
Спустя год после операции пациентка чувствует себя хорошо.
Обсуждение.
Демонстрация данного клинического случая показывает, что острые боли в животе и желтуха является относительно распространенным осложнением в ближайшем и отдаленном периоде после трансплантации печени. Такое осложнение требует скорейшего вмешательства, однако врач должен знать о разнообразии дифференциальной диагностики. Холангит, сепсис, PTLD, кишечная непроходимость (дифференциальная диагностика). Авторы пишут, что они провели полный спектр данной дифференциальной диагностики. Им остаётся неясным факт, почему развилась инвагинация, и они предполагают, что виной всему стал билиарный стент, хотя они его искали во время операций, и так не смогли найти, хотя он отчётливо визуализировался на МСКТ. Изучив литературу, авторы пришли к выводу, что вероятнее всего, причиной инвагинации стало нарушение моторики кишки в зоне РУ анастомоза. Также авторы отмечают, что УЗИ метод не является достоверным при диагностике инвагинации РУ петли у таких пациентов, рекомендуется использовать МСКТ.В статье отмечается, что для разрешения такой непроходимости рекомендовано оперативное лечение, клизма не подойдёт.Хирург должен оценивать жизнеспособность кишечника, найти место инвагинации и разрешить её. Учитывая существенный риск PTLD в данной популяции пациентов, следует учесть, что необходимо брать биопсию Л/У для оценки PTLD.Поскольку инвагинация РУ петли у пациентов после пересадки до этого момента не была описана в литературе, врачи должны быть ориентированы на это редкое осложнение и документально описывать свои клинические наблюдения.Авторский коллектив:
Victoria Shakhin, Kishore Iyer, Jaime Chu, Archana Ramaswami, Neil Lester, Ronen Arnon
Оригинальная статья была опубликована в журнале «Pediatric Transplantation» и доступна по ссылке: http://onlinelibrary.wiley.com/doi/10.1111/petr.12743/full
Перевод: Сёмаш Константин Олесьевич.





Ответить
Хотите присоединиться к обсуждению?Не стесняйтесь вносить свой вклад!