Печёночная недостаточность после резекции печени.
В данной статье пойдёт речь о прогностических критериях печёночной недостаточности после резекции печени.
Печёночная недостаточность после резекции печени.
Содержание статьи:
Печёночная недостаточность после резекции печени является серьезным осложнением. Как правило, такие операции выполняются по поводу доброкачественных или злокачественных образований печени. Печёночная недостаточность после резекции печени встречается примерно у 5% всех пациентов, которым выполнялась резекции печени. Считается, что остаточный объем паренхимы печени не должен быть меньше 25%. У пациентов с нарушениями функции печени до операции, необходимо сохранять до 40% объёма паренхимы.
Введение.
Печёночная недостаточность после резекции печени характеризуется нарушенной синтетической, секреторной и детоксикационной функцией печени. Также она вносит огромный вклад в послеоперационную смертность пациентов после расширенных гемигепатэктомий.
Чтобы избежать печёночную недостаточность (ПН) после резекции печени, иногда применяют поэтапною резекцию печени, а также совместное разделение паренхимы и лигирование воротной вены. Также, иногда выполняют эмболизацию воротной вены. Только интенсивная терапия приводит к максимально эффективному результату лечения ПН после резекции печени. Поэтому важно иметь точный клинической предиктор риска, при помощи которого можно будет предвидеть ПН для обеспечения ранней оптимальной терапевтической поддержки.
В настоящий момент используются следующие критерии послеоперационного клинического риска:
- правило 50-50 (на пятые поcлеоперационные сутки протромбиновое время <50% и билирубин в сыворотке > 50 μmol/L);
- MELD (Model for End-stage Liver Disease);
- Определение пострезекционной ПН по классификации Международной исследовательской группы хирургии печени (ISGLS).
- Шкалы для оценки печёночной недостаточности.
Однако проведённые исследования показали, что данные критерии являются неоптимальными для выявления пациентов с развивающейся пострезекционной ПН.
В 2007 году Mullen и соавторы предложили критерии оценки для пострезекционной ПН на основе анализа 1059 пациентов без цирроза печени, которым в 1995-2005 годах выполнялась обширная резекция печени в трех гепатобилиарных центрах в Соединенных Штатах и Италии. Авторы заявили, что появление системного уровня билирубина плазмы> 7,0 мг / дл (≥120 мкмоль / л) после выполнения резекции (так называемый критерий пикового билирубина), обеспечивает чувствительность 93,3% к смерти пациента в течение 90 дней из-за печеночной недостаточности.
Недавно этот индикатор риска был ретроспективно подтвержден в исследовании единой центральной европейской базы данных. Анализ 680 гемигепатэктомий у пациентов без цирроза печени привел к положительной прогностической ценности 61,4% для основной заболеваемости ПН и 40,5%, если критерий пикового билирубина выявлялся в течение 10 дней после резекции печени.
Критерий пикового билирубина является одним из основных предикторов, используемых в повседневной практике. Данное исследование было направлено на то, чтобы подтвердить критерий пикового билирубина как показатель послеоперационного клинического риска, связанный с серьезной заболеваемостью печёночной недостаточностью и смертностью от ПН в течение 90 дней после выполнения гемигепатэктомии.
Материалы и методы.
Пациенты.
Были проанализированы данные пациентов, которым в период с января 2005 года по декабрь 2012 года, были выполнены резекции печени в Медицинском центре Маастрихтского университета (Нидерланды) или Королевской бесплатной больнице в Лондоне (Соединенное Королевство). Все пациенты с возрастом старше 18 лет, которым выполнялась резекция печени, были включены в исследования независимо от этнической принадлежности, качества паренхимы печени и предоперационных лабораторно-инструментальных данных, связанных с печенью (например, билирубин, АЛТ, АСТ и т.д.). Все пациентам выполнялись осмотр и анализы крови (печёначная панель). Все пациентам, которым планировалась расширенная гемигепатэктомия, выполнялась компьютерная томография с контрастированием. Предоперационная эмболизация воротной вены проводилась пациентам, с доказанным риском ПН в послеоперационном периоде.
Хирургическая техника и ведение пациентов.
Все резекции печени были проводились в соответствии с Международной номенклатурой Брисбенской гепато-панкреато-билиарной ассоциации. Для предотвращения чрезмерной кровопотери центральное венозное давление поддерживалось ниже 5 см водного столба во время разделения паренхимы. Прингл-маневр выполнялся в случаях повышенного риска кровотечений. Гемостаз достигался с использованием биполярной коагуляции, электрокоагуляции, прошивания и использования зажимов. Интраоперационная переливание эр. массы и свежезамороженной плазмы проводилась в соответствии с протоколами больниц. После операции пациенты были переведены в отделение отделение интенсивной терапии. Далее пациенты переводились в хирургическое отделение на следующий день, если были клинически стабильными.
Определения.
Резекции печени были разделены на:
- малые (<3 сегментов);
- большие (≥3 сегментов).
Фоновый гепатостеатоз был морфологически определен гистопатологами с использованием 4-х уровневой шкалы (от 0 до 3 баллов):
- 0 — менее 5% стеатоза;
- 1- 5-33% стеатоза;
- 33-66% стеатоза;
- 66% стеатоза.
Предоперационная химиотерапия состояла из адъювантной химиотерапии для первичной опухоли или неоадъювантной химиотерапии для уменьшения метастазов в печени в течение шести месяцев до резекции печени.
Печёночная недостаточность определялась в соответствии с критерием пикового билирубина Mullen и соавт.
Послеоперационная 90-дневная заболеваемость ПН определялась в соответствии с хирургической классификацией Dindo–Clavien, а клинически значимая (основная) заболеваемость определялась как показатель Dindo–Clavien 3 или более.
Общая смертность определялась как смерть по любой причине в течение 90 дней после резекции печени.
Девяностодневная заболеваемость ПН и смертность оценивались независимо от того, произошло ли это во время первичной госпитализацтт, после выписки или во дальнейшего наблюдения. Смертность была разделена на общую и связанную с печёночной недостаточностью (в том числе и полиорганную недостаточность совместно с печёночной недостаточностью).
В связи с выполнением программ расширенного восстановления после операции (ERAS), уровни билирубина определялись на 1, 3 и 5 послеоперационные дни, далее — по показаниям.
Результаты.
Пациенты.
В исследование было включено 956 пациентов (табл. 1). Четыреста сорок два пациента (45,0%) подверглись резекции печени в Медицинском центре Маастрихтского университета, в то время как 514 пациентам (55,0%) выполнена резекция печени в Королевской бесплатной больнице. Средний возраст пациентов составил 64 [20-88] лет. Сердечно-сосудистая сопутствующая патология (например, гипертония, инфаркт миокарда в анамнезе) присутствовала у 442 пациентов (46,2%), а сахарный диабет — у 118 пациентов (12,3%). «Прочая сопутствующая патология» (228 пациентов, 23,8%) включала такие состояния, как гипотиреоз, тромбоз глубоких вен и / или ТЭЛА.
Таблица 1.
| Характеристика | n = 956 |
|---|---|
| Возраст (лет) | 64 [20–88] |
| в т.ч. женжины | 409 (42.8) |
| Сопутствующие заболевания | |
| Сердечно-сосудистые заболевания | 442 (46.2) |
| Лёгочные заболевания | 107 (11.2) |
| Сахарны диабет | 118 (12.3) |
| Заболевания почек | 16 (1.7) |
| Прочие | 228 (23.8) |
| Показания к операции | |
| Первичная опухоль печени | 123 (12.9) |
| Гепатоцеллюлярная карцинома | 61 (6.4) |
| Холангиокарцинома | 38 (4.0) |
| Рак желчного пузыря | 21 (2.2) |
| Прочие опухоли | 3 (0.3) |
| Метастазы | 718 (75.1) |
| Первичный колоректальный рак | 657 (68.7) |
| Прочие опухоли | 61 (6.4) |
| Доброкачественные опухоли | 115 (12.0) |
| Биопсия печени | |
| Умеренный / тяжелый стеатоз | 219 (22.9) |
| Умеренный / тяжелый фиброз | 77 (8.1) |
| Цирроз | 24 (2.5) |
Злокачественные новообразования печени являлись показанием для резекции у 841 пациента (88,0%), причем наиболее частымпоказанием были первичная опухоль печени (61 пациент, 6,4%) и метастазы колоректального рака в печень (657 пациентов, 68,7%). Гепатоцеллюлярная аденома и кавернозная гемангиома (19 пациентов, 2,0%) были наиболее распространенными доброкачественными опухолями в качестве показания для резекции печени. Нарушенное качество печени печени присутствовало у 320 пациентов (219 пациентов с умеренным и тяжелым стеатозом, 77 пациентов с фиброзом средней и сильной степени и 24 пациента с циррозом печени).
Операционные данные.
В общей сложности 490 пациентам (51,3%) была выполнена малая резекция печени, а 466 пациентам (48,7%) резецировали 3 или более сегментов (таблица 2). Многосегментная резекция печени (303 пациента, 31,7%) и краевая резекция (288 пациентов, 30,1%) были наиболее часто выполняемыми хирургическими операциями. На 3 месте по частоте следовала правосторонняя гемигепатэктомия у 196 пациентов (20,5%). Среднее время операции составляло 267 [45-1200] минут, а средняя кровопотеря составляла 600 [20-11,600] мл. Интраоперационная трансфузия эритроцитов и свежезамороженной плазмы была выполнена у 235 (27,5%) и 90 (10,6%) пациентов соответственно. В общей сложности 426 пациентов (44,9%) получали неоадъювантную химиотерапию.
Таблица 2.
| Характеристика | n = 956 |
|---|---|
| Вид операции | |
| Правосторонняя гемигепатэктомия | 196 (20.5) |
| Расширенная правосторонняя гемигепатэктомия | 62 (6.5) |
| Левосторонняя гемигепатэктомия | 56 (5.9) |
| Расширенная левосторонняя гемигепатэктомия | 22 (2.3) |
| Центральная резекция | 27 (2.8) |
| Краевая резекция / сегментэктомия | 288 (30.1) |
| Мультисегментарная резекция | 303 (31.7) |
| Тип операции | |
| Малая резекция (<3 сегментов) | 490 (51.3) |
| Большая резекция (≥3 сегментов) | 466 (48.7) |
| Предоперационная подготовка | |
| Эмболизация воротной вены | 59 (6.2) |
| Химиотерапия | 426 (44.9) |
| Предшествующие резекции печени | 106 (11.1) |
| Интраопреационные данные. | |
| Лапараскопическая резекция | 95 (9.9) |
| Время операции (minutes) | 267 [45–1200] |
| Интраоперационная кровопотеря (mL) | 600 [20–11600] |
| Пережатие сосудов | |
| Количество пациентов, которым выполнялось пережатие | 214 (25.2) |
| Время пережатия (мин) | 30 [8–75] |
| Гемотрансфузия (кол-во) | |
| Количество пациентов, которым выполнялась гемотрансфузия | 235 (27.5) |
| Доз Эр. массы (шт) | 0 [0–25] |
| Плазмотрансфузия | |
| Количество пациентов, которым выполнялась трансфузия плазмы | 90 (10.6) |
| Доз СЗП (шт) | 0 [0–13] |
| Время госпитализации | |
| Время первичной госпитализации (дней). | 9 [2–167] |
| Осложнения | |
| Всего осложнений | 453 (47.4) |
| Dindo–Clavien 1 | 67 (7.0) |
| Dindo–Clavien 2 | 142 (14.9) |
| Dindo–Clavien 3 | 134 (14.0) |
| Dindo–Clavien 4 | 73 (7.6) |
| Dindo–Clavien 5 | 37 (3.9) |
| Осложнения, связанные с операцией на печени | |
| Общее кол-во | 194 (20.3) |
| Асцит | 19 (2.0) |
| Печёночная недостаточность | 32 (3.3) |
| Желчеистечение | 70 (7.3) |
| Внутрибрюшное кровотечение | 25 (2.6) |
| Внутрибрюшной абсцесс | 77 (8.1) |
| 90-дневная смертность | 37 (3.9) |
| Смертность из-за печёночной недостаточности | 23 (2.4) |
| Повторная госпитализация | |
| Повторная госпитализация в течение 30 дней | 97 (10.1) |
Послеоперационные данные.
Среднее время пребывания стационаре после резекции печени составляло 9 [2-167] дней (таблица 2). Общие осложнения наблюдались у 453 пациентов (47,4%), а смерть — у 37 пациентов (3,9%) в течение 90 дней после операции. Девяностодневная заболеваемость ПН наблюдалась у 244 пациентов (25,5%) и смертность, связанной с ПН — у 23 пациентов (2,4%).
Не связанные с печенью причины смерти были легочного генеза (дыхательная недостаточность, пневмония, легочная эмболия), почечного генеза (почечная недостаточность), сердечного генеза (инфаркт миокарда) и гастроэнтерологические нарушения (кровотечения из ЖКТ). В общей сложности 28 пациентов имели абсцесс брюшной полости (77 пациентов, 8,1%) и желчеистечения были у 70 пациентов (7,3%).
Использование критерия пикового билирубина.
Наблюдения за пациентами в послеоперационном периоде показали, что чаще всего, максимальный уровень билирубина выявлялся на 1-е послеоперационные сутки среднее значение составило 25 [0-588] мкмоль / л. Критерий пикового билирубина встречался у 35 пациентов (3,7%), со средним значением билирубина 183 [121-588] мкмоль / л на 19-е послеоперационные сутки. Положительная прогностическая ценность критерия пикового билирубина связанной со смертью от печёночной недостаточности в течение 90 дней после резекции печени (n = 458) составляла 22,6% (таблица 3). Специфичность составила 94,6% после обширной резекции печени, но чувствительность составила 41,2%. Кроме того, у всех пациентов с тяжело повышенным уровнем билирубина (для данного исследования было определено, что эта величина составляет > 250 мкмоль / л), 10 пациентов (66,7%) из 15 выжили и уровень билирубина нормализовался (рис.1).
Таблица 3.
Чувствительность, специфичность и прогностические значения критерия пикового билирубина.
| Общая 90-дневная смертность | 90-дневная смертность на фоне печёночной недостаточности | |||
|---|---|---|---|---|
| Все резекции (n = 936) | Большие резекции (n = 459) | Все резекции (n = 934) | Большие резекции (n = 458) | |
| Чувствительность | 28.6 | 34.8 | 36.4 | 41.2 |
| Специфичность | 97.2 | 94.7 | 97.0 | 94.6 |
| Положительный критерий пикового билирубина | 28.6 | 25.8 | 22.9 | 22.6 |
| Отрицательный критерий пикового билирубина | 97.2 | 96.5 | 98.4 | 97.7 |
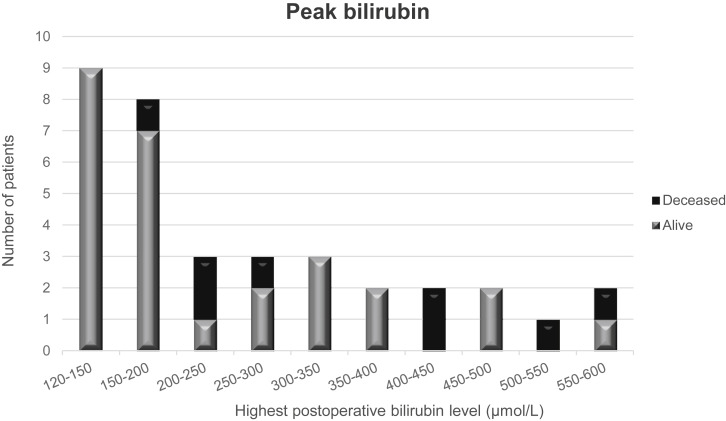
Самые высокие постоперационные уровни билирубина в сыворотке (мкмоль/л) у всех пациентов, у которых наблюдался критерий пикового билирубина
Предикторы 90-дневной смертности на фоне печёночной недостаточности.
В анализе (таблица 4) выявлено пять факторов (возраст, большая резекция печени, продолжительность операции, Прингл-манёвр и критерий пикового билирубина) были определены как значимые прогностические факторы, влияющие на 90-дневную смертность на фоне печёночной недостаточности.
Таблица 4.
Одно- и многофакторный анализ послеоперационной 90-дневной смертности, на фоне печёночной недостаточности.
| Прогностический фактор | Однофакторный анализ | Многофакторный анализ | ||
|---|---|---|---|---|
| p | отношение шансов [95% точность] | p | отношение шансов [95% точность] | |
| Возраст | 0.002 | 1.1 [1.0–1.1] | 0.044 | 1.1 [1.0–1.1] |
| Женский пол | 0.232 | 0.6 [0.2–1.4] | ||
| Сопутствующие заболевания | 0.783 | 1.1 [0.5–2.7] | ||
| Злокачественные опухоли (в сравнении доброкачественными) | 0.275 | 3.1 [0.4–23.0] | ||
| Химиотерапия до операции | 0.566 | 0.8 [0.3–1.8] | ||
| Результаты гистологии печени | ||||
| Нормальная | ||||
| Умеренно-тяжелый стеатоз | 0.499 | 0.7 [0.2–2.3] | 0.754 | 0.8 [0.2–3.7] |
| Умеренно-тяжелый фиброз или цирроз | 0.504 | 1.7 [0.4–7.5] | 0.446 | 1.9 [0.4–9.8] |
| Умеренно-тяжелый стеатоз, фиброз или цирроз | 0.116 | 3.4 [0.7–15.6] | 0.013 | 8.5 [1.6–46.6] |
| Открытая резекция печени (в сравнении лапароскопической) | 0.385 | 0.4 [0.1–3.1] | ||
| Большая резекция печени (в сравнении с малой) | 0.008 | 3.9 [1.4–10.6] | 0.093 | 2.9 [0.8–9.7] |
| Длительность операции, (часы) | 0.026 | 1.2 [1.0–1.3] | ||
| Переливание крови | 0.064 | 2.2 [1.0–5.3] | ||
| Прингл-манёвр | 0.032 | 2.5 [1.1–6.0] | 0.097 | 2.3 [0.9–5.9] |
| Пиковый билирубин ≥120 μmol/L | <0.001 | 18.7 [7.3–48.4] | <0.001 | 15.9 [5.2–48.7] |
Обсуждение.
В данной группе пациентов чувствительность и специфичность критерия пикового билирубина для 90-дневной смерти, связанной с печёночной недостаточностью после резекции печени составили соответственно 41,2% и 94,6%, тогда как положительное прогностическое значение достигало лишь 22,6%. При многофакторном анализе критерий пикового билирубина (p <0,001, ОШ = 15,9 [95% точность 5,2-48,7]), сосуществующий умеренно-тяжелый стеатоз и умеренно выраженный фиброз / цирроз (p = 0,013), и возраст (p = 0,044) был независимым предиктором смерти, связанной с печёночной недостаточностью.
Исследование Mullen предполагает, что пациенты, которые отвечают критерию пикового билирубина, имеют более 30% вероятность смерти от печеночной недостаточности после обширной резекции печени, а также чувствительность 93,3% и специфичность 94,3% для смертности, связанной с печеночной недостаточностью. Недавнее исследование Skrzypczyk показало положительную прогностическую ценность 40,5% для общей смертности, в то время, как критерий пикового билирубина применялся в течение 10 дней после резекции печени с чувствительностью и специфичностью для общей смертности 56,7% и 96,1% соответственно.
Авторы данного исследования предположили, что в нынешнюю эпоху обширных резекций у пациентов с сопутствующей патологией критерий пикового билирубина должен учитываться в большей степени, а 90-дневная смертность может быть увеличена из-за отсутствия дополнительного лечения. Кроме того большее число пациентов будет соответствовать критерию пикового билирубина, когда период наблюдения за ними составлял 90 дней вместо 10 дней, как в исследовании Skrzypczyk.
В то время как в данном исследовании было отмечено, что комбинированный умеренный и тяжелый стеатоз и тяжелый фиброз были значительным фактором риска 90-дневной смертности от печеночной недостаточности после резекции печени, наблюдался гораздо более низкая положительная прогностическая ценность критерия пикового билирубина. Более того, из 15 пациентов с высоким повышением уровня билирубина, выжило 10 пациентов, у которых уровень билирубина в последствии нормализовался. Кроме того, улучшение хирургической техники, эмболизация воротной вены, а также должный уровень анестезиологического пособия, возможно, привели к лучшим показателям.
Несмотря на то, что прогностические значения в данном исследовании были ниже, чем сообщались другими авторами, уровень пикового билирубина все еще определяется как наиболее высокий фактор риска для 90-дневной послеоперационной смертности, связанной с печёночной недостаточностью. Настоящий анализ показал, что уровни билирубина достигали пика в среднем на 19-й п/о день, что указывает на то, что 10 дней — слишком короткий срок для оценки пикового билирубина, как это делали Skrzypczyk.
Билирубин в сыворотке, отражающий секреторную функцию печени, может быть не оптимальным показателем для плохих результатов после резекции печени, как показано в систематическом обзоре литературы. Поэтому необходимо смотреть также на такие показатели, как альбумин, показатели цитолиза, а так же уровень желчных кислот.
Не смотря на то, что клинические характеристики настоящего исследования сходны с клиническими характеристиками когорты исследования Mullen, отмечались некоторые различия. В то время как наличие цирроза печени было критерием исключения из исследования Mullen, в данное исследование включили пациентов с циррозом (n = 24). Кроме того, авторы включили пациентов с предоперационным уровнем билирубина в сыворотке> 2,0 мг / дл (или> 34 мкмоль, n = 25), тогда как эти пациенты были исключены из когорты исследования Mullen. Статистический анализ, однако, не выявило различий в чувствительности, специфичности и прогнозирующих значениях критерия пикового билирубина при исключении вышеупомянутых групп пациентов из исследования.
Проспективно собранные данные этого исследования были ретроспективно проанализированы. В связи с внедрением улучшенных программ восстановления после операции на печени (ERAS), некоторые системные параметры, такие как международное нормированное соотношение (МНО) и С-реактивный белок, не измерялись ежедневно. Таким образом, в этой когорте не было подтверждено влияние таких критериев, таких как критерий 50-50 и проч.
Заключение.
В данном исследовании было обнаружено довольно низкое положительное прогностическое значение и чувствительность критерия пикового билирубина для смертности от печёночной недостаточности в течение 90 дней после обширной резекции печени.
Тем не менее, критерий пикового билирубина по-прежнему был идентифицирован как наиболее показательный фактор послеоперационной смертности.
Последующие исследования должны быть сосредоточены на дополнительных параметрах, отражающих функциональные характеристики печени.
Авторский коллектив: Kim M.C. van Mierlo, Toine M. Lodewick, Dipok K. Dhar, Victor van Woerden, Ralph Kurstjens, Frank G. Schaap, Ronald M. van Dam, Soumil Vyas, Massimo Malagó, Cornelis H.C. Dejong, Steven W.M. Olde Damink
Оригинальная статья была опубликована в журнале «HPB Journal» и доступна по cсылке: http://dx.doi.org/10.1016/j.hpb.2016.06.003
Перевод: Сёмаш Константин Олесьевич.


Ответить
Хотите присоединиться к обсуждению?Не стесняйтесь вносить свой вклад!