Трансплантация печени пациентам с ожирением.
Согласно результатам нового исследования, трансплантация печени пациентам с ожирением, а так же гепатостеатоз у доноров увеличивает риск смерти после трансплантации. Но есть нюансы.
Введение.
Это не означает, что пациентам с ожирением следует отказывать в пересадке печени или о том, что печень с большим процентом макростеатоза не следует использовать для трансплантации, говрит Патрик Нортуп (Patrick Northup, MD) из Медицинсокого Университета Вирджинии в Шарлоттсвилле.
Тактика должна быть несколько другой. Пациентам с ожирением рекомендовано делать трансплантацию органа с меньшим уровнем гепатостеатоза, и, наоборот. Также показания к трансплантации того или иного органа должны быть оценены по тяжести пациента по MELD (PELD) и его положением в листе ожидания органа.
В прошлом, по данным текущего исследования, пациентам с индексом массы тела > 35 кг / м2 отказывали в трансплантации печени. Пациентов заставляли похудеть, прежде чем проводить операцию. Но порог селекции реципиентов постепенно расширился, иногда достигая ИМТ 40 кг / м2.
Исследователи отмечают, что результаты трансплантации печени у реципиентов с ожирением и реципиентов, получивших печень с высоким уровнем гепатостеатоза были хуже, чем у реципиентов с нормальной массой тела и трансплантатом с нормальными показателями биопсии.
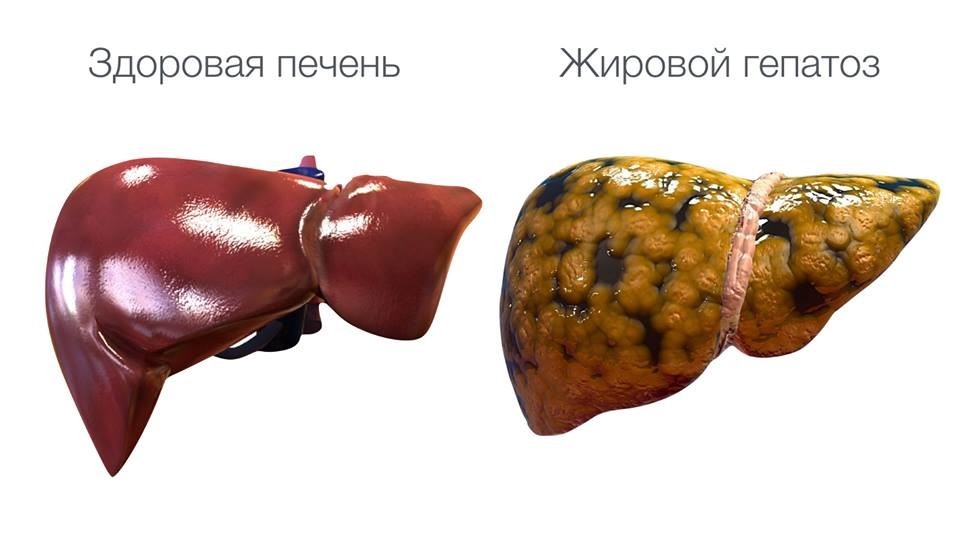
Трансплантация печени пациентам с ожирением от донора с гепатостеатозом.
Команда исследователей проанализировала 23504 доноров печени которым была проведена биопсия печени перед успешной трансплантацией. Такж же анализу подверглись результаты трансплантации печени у реципиентов. Если стеатоз печени донора составлял 30% и более, этот трансплантат считался трансплантатом высокого уровня риска (с высоким уровнем стеатогепатоза). Ожирение у реципиентов определяли как ИМТ выше 35 кг / м² после корректировки на объем асцита.
Реципиентов и доноров разделили на четыре группы:
- Высокомакротеатозные трансплантаты у пациентов с высоким ИМТ;
- Нормальные трансплантаты у пациентов с высоким ИМТ;
- Высокомакротеатозные трансплантаты у реципиентов с нормальным ИМТ;
- Нормальные трансплантаты у реципиентов с нормальным ИМТ.
В целом, у 2675 реципиентов, был высокий ИМТ, а 2002 трансплантатов оказались с уровнем стеатоза >30%.
Не было никаких клинических различий в когортах по возрасту, уровню MELD, и времени, проведенного в листе ожидания.
Высокий ИМТ у реципиентов был независимым предиктором смертности после трансплантации (оценка 30 дневной выживаемости и годовой выживаемости).
Высокий уровень жировой дистрофии трансплантата был самым сильным независимым предиктором смертности (при оценке 30 дневной выживаемости и годовой выживаемости).
Во всех контрольных точках после трансплантации печени, смертность была самой высокой в группе пациентов №1 и самой низкой в группае №4.
| Таблица. Показатели выживаемости после трансплантации печени | |||
| Группа | 30-дневная выживаемость, % | 90-дневная выживаемость, % | Годовая выживаемость % |
|---|---|---|---|
| 1 группа | 93.1 | 90.4 | 87.0 |
| 2 группа | 95.4 | 93.2 | 89.6 |
| 3 группа | 95.1 | 93.6 | 89.4 |
| 4 группа | 97.6 | 95.7 | 90.9 |
Общая выживаемость была достаточно высокой. У трансплантатов, особенно у пациентов с умеренными показателями MELD, у которых не было больших проблем с метаболизмом, в конечном итоге хорошо переносят трансплантацию печени от любого донора.
«Если мы собираемся принимать пациентов, больных ожирением, мы должны быть очень избирательными в отношении органов, которые они получат», — добавляют исследователи.
Перевод:
Сёмаш Константин Олесьевич.


 Life.ru
Life.ru 

Ответить
Хотите присоединиться к обсуждению?Не стесняйтесь вносить свой вклад!