Пересадка почки при волчаночном нефрите увеличивает выживаемость пациентов
Исследователи установили, что пересадка почки при волчаночном нефрите увеличивает выживаемость пациентов с терминальной стадией почечной недостаточности в исходе волчаночного нефрита.
Пересадка почки при волчаночном нефрите увеличивает выживаемость пациентов.
Пациенты с терминальной стадией почечной недостаточности в исходе волчаночного нефрита имеют высокие показатели смертности. Авторы обнаружили, что среди почти всех таких пациентов в Соединенных Штатах, которые были в листе ожидания органа, пересадка почки была связана со значительным увеличением выживаемости
«Это обнадеживающее открытие, и клиницисты должны рассмотреть возможность скорейшего направления на трансплантацию почки для пациентов с LN-ESRD, которые могут быть кандидатами, так как это может снизить смертность». -говорит доктор Хорхе.
Доктор Хорхе и его коллеги изучили 9659 пациентов с терминальной стадией почечной недостаточности в исходе волчаночного нефрита на диализе, которые были в списке ожидания органа в период с 1995 по 2015 год, в том числе 5738 (59%), которые в конечном итоге получили новую почку.
Средний возраст на момент включения в лист ожидания составил 38, а на момент пересадки — 39. Восемьдесят два процента пациентов из списка ожидания были женщинами, 48% были афроамериканцами и 21% были латиноамериканцами.
Гипертония была наиболее распространенной сопутствующей патологией, от которой страдали 79% пациентов, находящихся в списке ожидания.
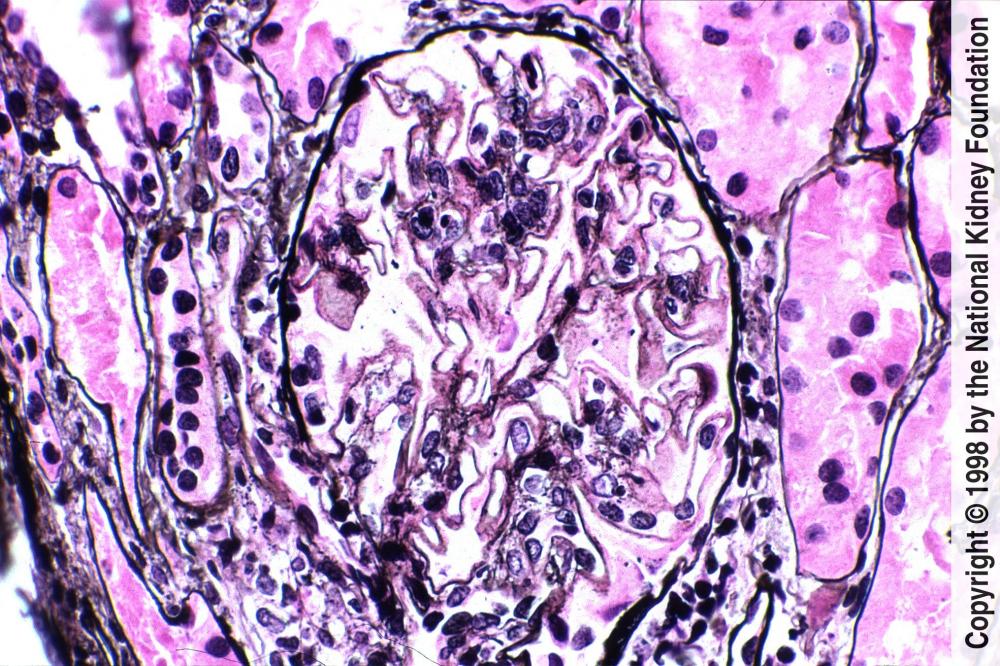
Как сообщалось в Annals of Internal Medicine, 973 кандидата на пересадку почки умерли во время наблюдения, а также 1697 пациентов, которые за время исследования так и не дождались своего органа. Смертность составила 22,5 и 56,3 на 1000 человеко-лет соответственно (коэффициент опасности 0,29). Трансплантация почки увеличила выживаемость на 70%. Более низкий риск смертности от всех причин был одинаковым в расовых группах и сохранялся по другим признакам (например, возраст, пол, год начала заболевания). После учета конкурирующих рисков, трансплантация почки ассоциировалась с риском сердечно-сосудистой смерти на 74% ниже. В частности, пациенты, перенесшие трансплантацию, имели на 70% меньший риск смерти от ишемической болезни сердца, и на 61% меньший риск смерти от инсульта. Риск смерти в результате инфекции или сепсиса также был ниже у реципиентов трансплантата, чем среди тех, кто оставался в листе ожидания.
Вторичный анализ включал 2963 пациента, которым была проведена трансплантация, и 2963 — контрольная группа. За время наблюдения умерло 470 пациентов и 608 без пересадки, в результате чего показатели смертности составили 21,1 и 77,1 на 1000 человеко-лет соответственно.
Доктор Хорхе: «Поскольку трансплантация органов является ограниченным ресурсом, доступ к трансплантации, вероятно, будет ограничивающим фактором для расширения реализации этого вмешательства. Кроме того, — добавила она, — в этом исследовании не рассматривались факторы, которые могут повлиять на отторжение трансплантата, такие как волчанка или другие повреждения органов при системной красной волчанке».
Выводы:
Трансплантация почки — лучшее лечение для пациентов c терминальной стадией почечной недостаточности в исходе волчаночного нефрита. Она обеспечивает как хорошую выживаемость, так и качество жизни. Причём результаты лучше тогда, когда трансплантация провозится ещё додиализным пациентам.
«К сожалению, небольшой процент пациентов с терминальной стадией почечной недостаточности в исходе волчаночного нефрита получают трансплантат почки перед необходимостью диализа по многим причинам, включая нехватку органов, ведущую к длительному времени ожидания, низкую частоту дотаций и обеспокоенность по поводу рецидива заболевания в пересаженной почке.»
Существует неудовлетворенная потребность в разработке лучшего лечения для пациентов с волчаночным нефритом, чтобы предотвратить прогрессирование заболевания и сохранить здоровье почек. Между тем, пересадка почки остается лучшим вариантом.
Своевременная трансплантация может быть достигнута путем обсуждения трансплантации почки на ранних стадиях заболевания, чтобы можно было выделить достаточно ресурсов для определения подходящего живого донора.
Источники: http://bit.ly/2sCVBb1 и http://bit.ly/2sCKYoN


 Life.ru
Life.ru 
 Life.ru
Life.ru
Ответить
Хотите присоединиться к обсуждению?Не стесняйтесь вносить свой вклад!