5 фактов, которые необходимо знать про гепатоцеллюлярную карциному (ГЦК)
Лечение пациентов, с высоким риском гепатоцеллюлялрной карциномы (ГЦК) или тех, у кого уже был диагностирован гепатоцеллюлярный рак (ГЦР), как наиболее распространенной формы злокачественных опухолей печени, может быть пугающим.
Кто из пациентов должен наблюдаться? Как осуществлять это наблюдение? Какие следующий шаги необходимо предпринять после выявления ГЦК? Какие варианты лечения могут быть предложены больному?
В статье обсудим пять фактов, которые нужно знать о ГЦК, чтобы помочь ответить клиницистам на эти сложные вопросы.
1. Самый большой фактор риска формирования гепатоцеллюлярной карциномы — это цирроз печени.
Содержание статьи:
Цирроз печени предшествует ГЦК у 80-90% пациентов, и у трети всех пациентов с циррозом печени развивается ГЦК. Частота ГЦК составляет 1-8% в год у всех пациентов с циррозом печени.
Пациенты с циррозом печени должны проходить скрининг на ГЦК регулярно, не реже 1 раз в 6 месяцев. Обоснование частоты визуализации в том, что гепатоцеллюлярная карцинома имеет среднее время удвоения в 6 месяцев. Это значит, что опухоль размером 1 см, не обнаруженная при ультразвуковом исследовании, удвоится в размере до опухоли размером 2 см за 6 месяцев.
Ультразвуковое исследование будет более чувствительным методом для обнаружения опухоли при большем размере, и опухоль все еще будет в пределах критериев размера для подбора различных вариантов лечения. Исследования, сравнивающие интервалы наблюдения, также доказали, что 6-месячный интервал наблюдения является оптимальным для улучшения выживаемости.
Случается, что ГЦК может протекать и без цирроза. Хорошо известно, что вирусные гепатиты В и С без циррозамогут приводит к формированию ГЦК, особенно в сочетании с запущенным фиброзом и неалкогольным стеатогепатитом (НАСГ).

Таблица 1: распространённость ГЦК в популяции
2. Неалкогольная жировая болезнь печени является основным фактором, способствующим росту заболеваемости ГЦК.
Большие проспективные исследования в Соединенных Штатах и Европе установили связь между развитием ГЦК и неалкогольного стеатогепатита (НАСГ). Среди населения США распространенность неалкогольной жировой болезни печени (НАЖБП) составляет 25%, а НАСГ — 3%, причем у 40% всех пациентов с НАСГ имеется прогрессирование до поздних стадий фиброза печени.
Не смотря на то, что имеются сообщения о том, что рак печени развивается на фоне НАСГ без цирроза, частота встречаемости является низкой и составляет всего 0,1% в год (Таблица 1).
Генетические факторы, такие как энзим PNPLA3, также связаны с высокой восприимчивостью к НАСГ и, следовательно, риском развития ГЦК.

3. Лечение хронического гепатита С снижает риск развития ГЦР, но не устраняет его.
Лечение хронического гепатита С связано с снижением риска возникновения ГЦК на 71%. На сегодняшний день это наиболее эффективный способ снижения риска развития рака печени в будущем, особенно у пациентов с прогрессирующим фиброзом.
Пациентам с инфекцией гепатита С, которые имеют прогрессирующий фиброз печени (стадия F3) или цирроз печени, необходимо проводить визуализацию (УЗИ или КТ с контрастом или МРТ с контрастом) перед началом лечения антивирусными препаратами прямого действия, и после этого следует продолжить динамическое наблюдение.
Если у пациента выявлена ГЦК, то сам фактор наличия ГЦК будет снижать вирусологический ответ на терапию антивирусными препаратами. По этой причине пациентам, имеющим право на резекцию или абляцию печени, а в некоторых случаях и на трансплантацию, следует отложить терапию антивирусными препаратами до завершения такого лечения.
Лечение антивирусными препаратами прямого действия у пациентов с более поздними стадиями ГЦК должно быть сопоставлено с опухолевой массой, степенью дисфункции печени, ожидаемой продолжительностью жизни и предпочтениями пациента.
Терапия антивирусными препаратами прямого действия не связана с рецидивом опухоли после полного ответа на лечение ГЦК, но лечение вирусного гепатита С может быть отложено на 4-6 месяцев, до того момента, пока не подтвердится отсутствие очагов ГЦК в печени.
Пациенты с полным ответом на терапию ГЦК, которые получают лечение антивирусными препаратами прямого действия, нуждаются в наблюдении на предмет рецидива ГЦК в течение длительного времени. Рекомендуется КТ или МРТ скрининг каждые 3-6 месяцев из-за постоянного риска рецидива ГЦК.
4. Биопсия печени не обязательна для диагностики рака печени.
При выявлении поражения печени динамическая фазовая визуализация в поперечном сечении (КТ или МРТ) выполняется с использованием системы отчетов и данных визуализации печени, которая определяет вероятность ГЦР, учитывая ее типичные особенности (например, размер, васкуляризацию, накапливание контрастного вещества, наличие контрастируем капсулы, динамический рост новообразования).
Рекомендуется также печеночный протокол с четырехфазной визуализацией (наивная фаза, артериальная фаза, портальная венозная фаза и отсроченная фаза).
Выбор метода визуализации (КТ или МРТ) часто зависит от доступных технологий и институциональных предпочтений; однако метаанализ показал, что МРТ более чувствительна, чем КТ (80% против 68%).
Гепатобилиарно-специфический гадолиний (Gd-BOPTA и Gd-EOB-DTPA, динатриевая соль гадоксетовой кислоты) еще более чувствителен к небольшим поражениям, но временные характеристики по фазе могут отличаться от стандартных для гадолиния.
Для пациентов с нарушением функции почек или аллергией на контрастное вещество, контраст- усиленный ультразвук является опцией. Ультразвук с контрастным усилением также можно использовать для отличия опухолевого тромба от опухоли.
Альфа-фетопротеин (АФП) обычно используется для диагностики ГЦК. В дополнение к АФП доступны новые опухолевые маркеры (des-gamma-carboxyprothrombin, AFP binding to Lens culinaris agglutinin). Вместе эти биомаркеры обладают повышенной чувствительностью в диагностике ГЦК при динамическом наблюдении. Эта диагностика может играть роль в прогнозировании ответа на лечение и отдаленный прогноз.
Биопсия печени в настоящее время зарезервирована новообразований печени неясной этиологии, но, помимо всего прочего, может играть более активную роль в развитии молекулярной терапии и точной медицины.
5. Различные варианты лечения доступны для пациентов при диагностировании ГЦК на ранней стадии.
Лечебная терапия ГЦК включает резекцию печени, абляцию опухоли и трансплантацию печени.
Резекция печени является предпочтительным методом лечения пациентов с ранней стадией рака и сохраненной функцией печени с 5-летней выживаемостью около 70%. Рецидив опухоли связан с наличием микроскопической сосудистой инвазии. Риск и польза хирургической резекции должны быть сопоставлены с абляционной терапией.
Абляция — это вариант для опухолей на ранней стадии, не поддающихся хирургическому вмешательству. Радиочастотная абляция заменила чрескожную абляцию и стала этанолом в таргетной терапии. Наилучшие результаты при радиочастотной абляции достигаются при недавно диагностированном раке с поражением <2 см, в результате 5-летняя выживаемость составляет 47-68%.
Микроволновая коагуляционная терапия — это новый абляционный подход, который вызывает коагуляционный некроз в опухолях и может быть более подходящим для опухолей в неблагоприятных местах или диаметром более 3 см.
Пациенты с ГЦК, которые имеют цирроз печени, но не имеют портальной гипертензии, могут рассматриваться на резекцию печени. Однако, если присутствует портальная гипертензия, пересадка является лучшим лечебным вариантом. В Соединенных Штатах 20-30% всех трансплантатов предназначены для пациентов с ГЦР. После пересадки печени 1-летняя выживаемость составляет 94%, а 3-летняя выживаемость составляет 80%; частота рецидивов ГЦК составляет 10% -15%.
Пациенты с ГЦК, которые ввиду неоперабельной опухоли и не могут рассматриваться под вышеперечисленные методы лечения, должны рассматриваться для паллиативной терапии, включая трансартериальную химиоэмболизацию и трансартериальную радиоэмболизацию, стереотаксическую лучевую терапию или системную химиотерапию.
Паллиативная терапия может также использоваться для пациентов, ожидающих трансплантации.
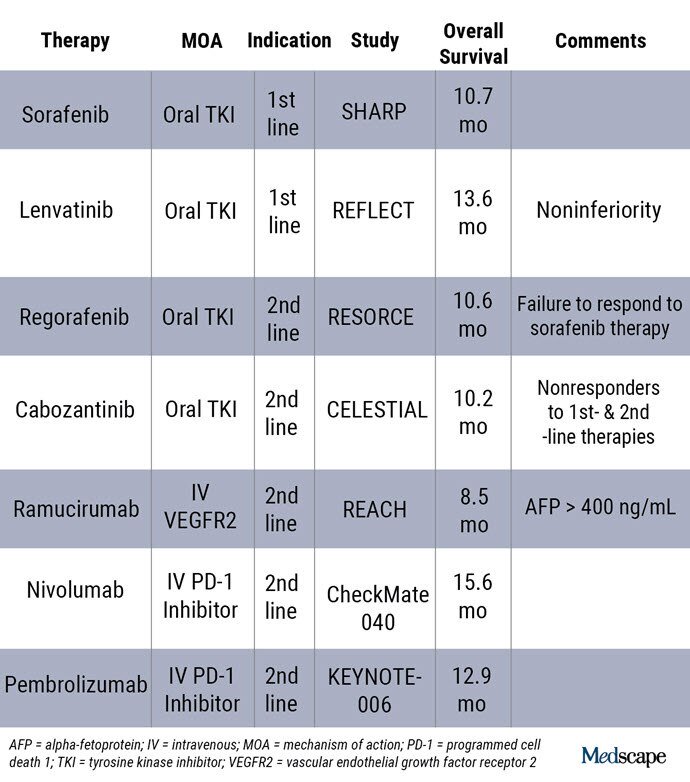
До недавнего времени сорафениб, пероральный ингибитор мультикиназы, был единственной одобренной системной терапией для пациентов с ГЦР. В настоящее время доступно несколько вариантов системной химиотерапии для неоперабельной ГЦК у пациентов с хорошо сохранившейся функцией печени (Таблица 2).

Ответить
Хотите присоединиться к обсуждению?Не стесняйтесь вносить свой вклад!